Последние достижения в лечении гипертонии
Как победить гипертонию: технологии будущего
Вот уже 12 лет подряд каждую вторую субботу мая мир отмечает Всемирный день по борьбе с гипертонией. Сегодня это самое распространенное патологическое состояние и один из ключевых факторов риска развития таких тяжелых заболеваний, как инфаркт миокарда, инсульт и почечная недостаточность. Но наука не стоит на месте. Что нового врачи и ученые узнали о гипертонии за последние годы, выяснял MedAboutMe.
Повышенное давление и статистика

На сегодняшний день более миллиарда обитателей нашей планеты являются гипертониками. Каждый третий взрослый человек имеет повышенное артериальное давление (АД). Причем только 82% из этой группы знают о своем диагнозе и лишь 53% принимают таблетки и держат ситуацию под контролем. В целом за последние 40 лет заболеваемость этим недугом выросла вдвое. От него реже других страдают жители США, Канады, Южной Кореи, а самой здоровой европейской страной по данному показателю является Великобритания.
Но при этом в области диагностики и лечения ситуация с гипертонией улучшается. По результатам наблюдений, проводившихся в США с 2002 по 2012 год, число гипертоников, обратившихся за неотложной помощью, выросло на 63%. При этом число госпитализаций сократилось на 28%, а смертность среди тех, кто попал в больницу, уменьшилась более чем в 2 раза: с 0,8% до 0,3%. Можно сказать, что пациенты стали внимательнее относиться к своему здоровью и чаще обращаться за помощью к врачам. При этом уровень развития медицины растет, так что показатели госпитализации и смертности закономерно снижаются.
Несмотря на достижения здравоохранения, 13% всех смертей в мире — результат гипертонии. Это 7,5 млн человек в год. В список заболеваний, повышающих вероятность гибели человека с гипертоническим кризом, вошли болезни периферических артерий, хронические болезни легких и др.
Причины артериальной гипертензии: новые подходы
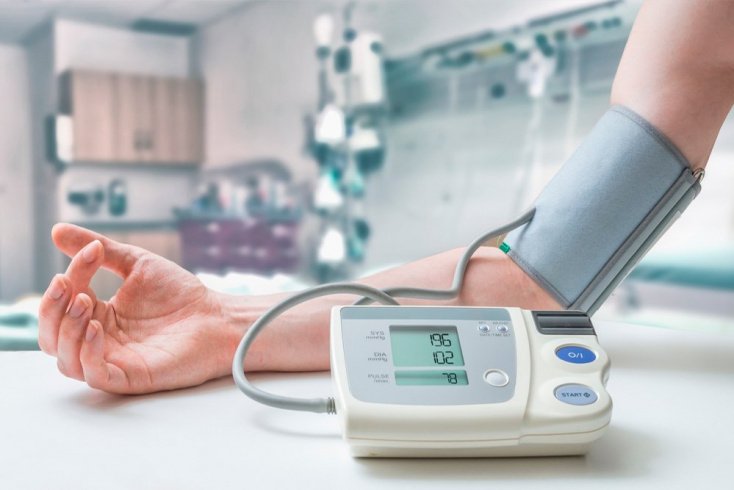
Медицина занимается изучением этого заболевания уже несколько столетий, но так до сих пор и не пришла к полному пониманию его природы и причин. Каждый год ученые выясняют что-нибудь новенькое, иногда довольно неожиданное.
Так, недавно оказалось, что у женщин, страдающих от предменструального синдрома (ПМС), на 40% чаще развивается артериальная гипертензия. Причем максимально данная зависимость выражена у относительно молодых представительниц слабого пола, еще не достигших возраста 40 лет. Вероятность болезни при наличии ПМС у них в 3 раза выше, чем при его отсутствии. Почему — пока непонятно. Скорее всего, и ПМС, и гипертония имеют в основе своей общую причину — патологии кровеносных сосудов.
Другое исследование неожиданно обнаружило связь между гормонами альдостероном и кортизолом. Известно, что у 10% пациентов с данным заболеванием наблюдается избыточное производство гормона альдостерона, который вырабатывается в надпочечниках. Это состояние также называется синдром Конна или первичный гиперальдостеронизм. Недавно ученые сообщили, что при этом также наблюдается избыток другого гормона — кортизола. И именно последний и является в данном случае причиной гипертонии. Это значит, что лечить ее лекарствами, нивелирующими негативные эффекты избытка альдостерона, бесполезно, надо бороться с другим гормоном.
Но есть и приятные новости. У пожилых гипертоников реже развивается возрастная деменция, она же — старческое слабоумие. Особенно ярко эта зависимость выражена, если гипертония развилась уже в совсем преклонном возрасте, в 80 лет и старше. А уж если тонометр стало зашкаливать только после 90 лет, то вероятность слабоумия уменьшается на 63%. Ранее также было доказано, что высокое АД защищает от деменции и людей с лишним весом, находящихся в преклонном возрасте. Ученые объясняют это тем, что повышенное давление на фоне лишнего веса позволяет поддерживать необходимую интенсивность кровотока в головном мозге.
Методы управления артериальным давлением
Гипотензивные препараты — прошлый век. Пока, конечно, от них никуда не деться, но ученые в поисках новых методов борьбы с гипертонией смотрят шире и глубже во всех отношениях.
Учимся дышать!

Австралийские ученые недавно сообщили, что контроль над своим дыханием можно использовать для управления частотой сердечных сокращений. А это, в свою очередь, позволяет управлять давлением крови в сосудах. В качестве примера исследователи указывают на биатлонистов, которые умеют замедлять сердечный ритм при помощи дыхания во время выстрела, а также на различные восточные медитативные практики (йога, пранаяма и т. п.). Дыхание влияет на давление крови на стенки сосудов благодаря симпатической нервной системе. Именно с ее помощью мозг контролирует работу сердца и кровеносных сосудов.
Имплант — техническое решение проблемы
Компания ROX Medical (США) разработала имплант для установки в верхней части бедра на участке между веной и артерией. Данное устройство, соединяющее оба сосуда, позволяет контролировать давление и снижать его при необходимости. После проведения операции по установке импланта давление у 39 испытуемых гипертоников пришло в норму и даже через полгода оставалось стабильным. Если новая технология пройдет все положенные клинические испытания, она может стать наиболее эффективным методом лечения патологии, устойчивой к медикаментозной терапии.
Зачем гипертонику «лишний» орган?

Еще один метод лечения так называемой резистентной гипертензии, то есть неподдающейся традиционной терапии, предложили эксперты из Бристольского университета. В организме человека есть каротидная железа. Это парный орган, который расположен в месте разветвления сонной артерии на две ветви: наружную и внутреннюю. Каротидная железа связана многочисленными нервными окончаниями с каротидным синусом — это зона, которая задействована в регуляции артериального давления и газового состава крови. По сути, каротидный гломус, как ее еще называют, является своего рода сенсором. Он получает нервные импульсы от синуса и через симпатическую нервную систему запускает процессы по изменению артериального давления. Одна из разновидностей гипертонии, по мнению ученых, как раз является результатом чрезмерной активности каротидной железы. Поэтому предлагается данный орган просто удалить. Пока свою теорию исследователи проверили только на крысах. Действительно, разрушение связи между синусом и каротидной железой у крыс-гипертоников восстанавливало нормальные показатели артериального давления и не вызывало побочных эффектов. На первый взгляд.
В 2015 году международная команда ученых заявила, что препараты для снижения АД надо назначать некоторым пациентам, вне зависимости от того, есть у них гипертония или нет. Оказалось, что у курильщиков, имеющих повышенный уровень холестерина, и у пациентов старше 65 лет с сахарным диабетом гипотензивные средства снижают риски развития инсульта и инфаркта миокарда.
Прививка от гипертонии

Вполне вероятно, что в ближайшем будущем людям будут делать прививку от артериальной гипертензии. Не так давно было объявлено о разработке нового типа лекарств — генных или ДНК-вакцин. Данный препарат будет работать как ингибитор ангиотензинпревращающего фермента (АПФ), который позволяет уменьшить концентрацию гормона ангиотензина II. Именно последний вызывает сужение кровеносных сосудов. Исследователям уже удавалось ранее добиться эффекта вазодилатациии, то есть расслабления сосудов, однако эффект был недолговечен. Действие нового препарата было продемонстрировано в опытах на крысах. Достигнутые успехи позволяют надеяться, что когда-нибудь и человечество получит свое эффективное лекарство.
Лекарство, скрытое в собственном теле
В продолжение истории о вакцине для борьбы с АПФ: оказывается, у человека есть собственный белок ERAP1, который эффективно снижает концентрацию ангиотензина. У мышей с повышенной концентраций ERAP1 в крови показатели АД были на 20% ниже, чем у обычных животных. Дело за малым: научиться управлять его выработкой в собственном организме.
Исследования в области профилактики и лечения гипертонии продолжаются. И пока конца-края им не видно. Несмотря на все достижения науки, мир по-прежнему лечится таблетками. А самым надежным средством профилактики являются физическая активность, контроль за собственным весом и соблюдение рекомендаций ВОЗ по потреблению соли.
Источник: medaboutme.ru
10 мифов об артериальной гипертонии
Гипертония, или повышенное кровяное давление – так называют болезнь, которая не дает покоя миллиардам людей на планете. Но даже когда будет полностью побежден рак, и СПИД, основной проблемой смертности человечества останутся заболевания сосудов, в частности, одна из наиболее неприметных и в то же время грозных болезней – гипертония. Артериальная гипертония – это болезнь, при которой давление в артериях достигает уровня 140 на 90, а то и выше миллиметров ртутного столбца. При этом в 90-95% случаев причиной гипертонии является заболевание, которое называют “эссенциальная гипертензия”, в остальных случаях причиной повышения давления могут быть проблемы с почками, работы эндокринной системы, а также гемодинамические, неврологические расстройства, известна также “гипертония беременных”.
Гипертония стоит особняком от остальных по своей коварной неприметности. При этом рано или поздно с этой проблемой сталкивается каждый второй человек на планете.
Казалось бы, эта болезнь давно изучена и средства ее излечения давно известны – это диета, пожизненный прием бета- адреноблокаторов, диуретиков, блокаторов кальциевых каналов и ингибиторов АПФ.
В то же время в народе давно укрепились и существуют устоявшиеся мифы об это болезни, которые мы сегодня решили развеять.
Миф 1: гипертония – болезнь стариков.
Это не так. Гипертоническая болезнь молодеет с каждым годом.
Причиной стал, во-первых, расширившийся доступ населения к мясной и богатой насыщенными жирами пище, ведь раньше даже богачи ели мясо не каждый день, как из-за большого количества постных дней (у христиан их число доходило до 200 в год) так и из-за более банальной причины – в отсутствие холодильников мясо нельзя было хранить долгое время, и оно быстро портилось.
Второй причиной гипертонии стала смежная с первой – в коммерческих целях люди научились консервировать мясо, чтобы оно подольше ранилось, и главным консервантом является убийственная для сосудов поваренная соль.
Третьей важной причиной стало распространение гиподинамии, или снижение двигательной активности. Как следствие, гипертония сильно “помолодела”, и теперь даже 30-летние получают такой диагноз. К сожалению, молодые пациенты не считают нужным ее лечить, т.к. уверены, что серьезных последствий для их молодого организма гипертония принести не может, и не лечатся. Как следствие, сильно помолодел и следующий за гипертонией диагноз “сердечная недостаточность”, которая, если не лечить гипертонию, почти неизбежно наступает через 15-20 лет. Следствием этого диагноза, как правило, бывает инсульт или инфаркт.
Четвертой важной причиной является массовое распространение в XX-м веке табачных изделий и продуктов с высоким содержанием сахара. Следствием и первого и второго фактора стало массовое ухудшение состояния сосудов, вызванных табакокурением и сахарным диабетом.
Вот почему, начиная с 30 лет каждому, кто заботится о своем здоровье, необходимо проверять артериальное давление хотя бы дважды в год.
Миф 2: гипертония – не смертельная болезнь и вообще ею болеют почти все
Это не так. Длительное и стойкое повышение артериального давления приводит к нарушению работы жизненно важных органов – кровеносных сосудов, в первую очередь – сердца, головного мозга, почек. Опять-таки, наиболее частым последствием являются инсульты, болезни почек, инфаркты. В лучшем случае, при легком течении этих болезней, человек сначала становится инвалидом, не имея возможности вести полноценный образ жизни, в худшем его ждет быстрая и внезапная смерть.
Миф 3. Главная причина гипертонии – наследственность и стресс.
Снова ошибка. Конечно, стрессы не могут позитивно влиять на состояние нервной и кровеносной системы, и частенько являются детонаторами запуска различных заболеваний. Однако даже в идеальных, далеких от стрессов условиях гипертония напомнит о себе. Также и с наследственностью. Если надеяться на то, что все ваши родственники, например, утонули, это не значит, что вы можете позволить себе пересаливать всю пищу, лежать 20 часов в сутки, объедаться жирным и соленым мясом и при этом не умереть от инсульта.
Миф 4. Главными симптомами повышенного артериального давления являются головокружение, красные глаза, тошнота.
Не совсем так. Такие симптомы означают, что болезнь уже сильно запущена. А первыми симптомами гипертонии являются “всего лишь” плохое самочувствие, слабость, а вот одышка даже в состоянии покоя – это уж не начальный симптом, а скорее осложнение этой болезни. Незначительность и слабая выраженность первых симптомов и делает эту болезнь такой коварной, т.к. наступает она очень незаметно. Потому, снова повторим – каждый человек начиная с 30 лет должен регулярно дважды в год измерять давление.
Миф 5. Нормальное давление – у каждого разное, кому-то и при 190/100 неплохо.
Это миф. Границы коридора уровня артериального давления четко обозначены – от 90/60 до 140/90. И даже если человеку кажется, что он нормально переносит давление 190/110, это не значит, что его организм при этом не разрушается. Известны случаи, когда даже инфаркты миокарда проходят бессимптомно – ну, разве-что человек чувствует слабое недомогание. Однако рубец на миокарде от этого не рассасывается.
Отметим, что при сахарном диабете опасная граница повышения давления немного ниже – 130/80 мм.рт.ст. Если вы узнали, что перечисленные повышенные показатели артериального давления держатся у вас на протяжении длительного времени, вам следует обратиться к врачу и начать следить за своим давлением, регулярно принимая терапевтические меры по его “держанию в узде”.
Миф 6. Если у вас хотя бы 1 раз повысилось давление – все, у вас гипертония.
Это не так. Отдельные случаи повышения давления, да еще совмещенные с кратковременным стрессом или принятием алкоголя, или резкой повышенной физнагрузкой могут дать такой показатель. Врач кардиолог прежде всего предложит помониторить ваше давление, чтобы убедиться в его стабильности. И примет решение только после того, как вы течение нескольких дней регулярно будете его фиксировать с помощью, и измерять его, находясь в спокойном состоянии.
Миф 7. Лечение – дело фармацевтики и медицины, сами справятся.
Прием лекарств, конечно, даст эффект. Но наука сама по себе не всесильна, если ей не помогает сам человек – своим желанием быть здоровым, и прилагаемыми к этому усилиями. В частности, вам придется изменить свой образ жизни, увеличив физическую активность, ограничивать себя в пищевых пристрастиях. Любой успех в борьбе практически с любой болезнью – это успех борьбы двоих против одного: в первую очередь, ВАС, затем вашего врача против третьего лишнего – вашей болезни.
Миф 8. Самый распространенный миф о борьбе с гипертонией – это то, что лекарство надо принимать только если давление повысилось.
Это ложь. Однажды появившись, повышенное давление не исчезнет и будет подстерегать человека, пытаясь навредить ему при каждом удобном случае – при стрессе, изменениях атмосферного давления, переутомлении. Конечно, существуют препараты, способные резко и сразу снизить давление. Но если регулярно принимать комбинацию назначенных врачом бета-адреноблокаторов, диуретиков то резкого скачка может вообще не случиться, а если он и произойдет, то его негативное воздействие на организм будем максимально мягким и обойдется без осложнений.
Миф 9. При гипертонии все нельзя
Неправда. И алкоголь и тем более – занятия спортом вполне допустимы, конечно, в разумных пределах. Например, в США резко снизилось количество инфарктов после распространения идеи “бега от инфаркта”.
В то же время красное вино и вовсе является одним из профилактических средств, укрепляющих стенки сосудов. Не случайно французы и итальянцы, которые славятся регулярным употреблением красного сухого вина в небольших дозах, занимают последние места в рейтинге количества сердечно-сосудистых заболеваний в Европе.
Миф 10 народная медицина – наше “всё”.
Средства народной медицины, такие как “чистка сосудов с помощью чеснока”, прием отвара из шишек или переливание стакана воды из одного в другой в по 30 раз, конечно, могут успокоить вашу нервную систему, в особенности от мысли что вы сделали для себя все что могли. Однако, придется разочаровать – они вряд ли повлияют на конечный результат и состояние ваших сосудов.
В любом случае, ваше здоровье – в ваших руках!
Не надоедаем! Только самое важное – подписывайся на наш Telegram-канал
Источник: www.obozrevatel.com
Гипертония: новое понимание симптомов и новые способы лечения
Здоровый образ жизни
Читайте также:





Сегодня известно многое о гипертонии и симптомах этого заболевания. Учёные и исследователи готовы поделиться своими знаниями о том, что является правдивым, а что надуманным: какие симптомы повышенного давления ошибочно принимаются за истинные и существуют ли способы лечения резистентной гипертонии.
 Гипертония или, говоря иначе, повышенное давление — это заболевание, которое протекает длительно и, как правило, незаметно. По этой причине гипертонию называют «молчаливым убийцей».
Гипертония или, говоря иначе, повышенное давление — это заболевание, которое протекает длительно и, как правило, незаметно. По этой причине гипертонию называют «молчаливым убийцей».
Известно, что повышение артериального давления, периодическое или постоянное, испытывают 10–30% людей. В большинстве случаев это заболевание является самостоятельным, реже — развивается на основе заболеваний других органов.
Скрытое течение гипертонической болезни можно обнаружить по ряду симптомов. При этом считается, что такие симптомы, как головные боли, избыточная потливость и покраснение лица, — признаки повышенного давления. Так ли это на самом деле?
Симптомы, которые ошибочно считаются признаками повышенного давления
Ранее многие медики считали, что головная боль — непременный признак гипертонии. Однако сегодня известно, что это не так. Результаты исследований показывают, что люди, имеющие высокое «верхнее» (систолическое) давление намного реже страдают от головных болей. Это же касается и тех, кто имеет большую разницу между «верхним» и «нижним» (пульсовым) давлением. Таким образом, риск развития мигрени меньше у тех, кто имеет высокое давление.
Явление уменьшения чувствительности к боли в результате высокого давления учёные называют обусловленной гипертонией. По одной из версий, повышение давления вызывает уплотнение стенок кровеносных сосудов и это приводит к уменьшению чувствительности к боли. Поэтому медиками был сделан необычный вывод: головная боль — это признак нормального, а не повышенного давления.
То же можно сказать и об избыточной потливости. Сегодня известно, что гипергидроз (избыточная потливость) может быть как наследственным явлением, так и признаком других заболеваний, кроме гипертонии.
 Что касается покраснения лица, то вряд ли и этот признак можно назвать обязательным для гипертоника. Кроме обычных причин, таких как перепад температур, смущение или физическая нагрузка, покраснение лица может быть вызвано розацеа — кожным заболеванием, которое сопровождается хроническим воспалением мелких кровеносных сосудов.
Что касается покраснения лица, то вряд ли и этот признак можно назвать обязательным для гипертоника. Кроме обычных причин, таких как перепад температур, смущение или физическая нагрузка, покраснение лица может быть вызвано розацеа — кожным заболеванием, которое сопровождается хроническим воспалением мелких кровеносных сосудов.
Существует ещё один вероятный признак повышенного давления — носовое кровотечение. Наблюдения показывают, что носовое кровотечение наблюдалось только у 17% из тех, кто находился в остром состоянии, вызванном повышенным давлением. Поэтому медики говорят, что для большинства людей появление носового кровотечения не связано с гипертонией.
По словам медиков, единственный способ диагностировать устойчивую гипертонию — это делать регулярные измерения давления.
Что может посоветовать медицина для профилактики и лечения повышенного давления? Лечение гипертонии как хронического заболевания должно начинаться с изменения образа жизни. Здоровый образ жизни, основными элементами которого являются отказ от вредных привычек, физическая активность, правильное питание и внутренняя гармония, важен также для профилактики гипертонии.
Новые достижения в лечении гипертонии
В большинстве случаев при лечении гипертонии официальная медицина использует медикаментозные препараты, снижающие и стабилизирующие давление. Однако для тех людей, кто имеет резистентную гипертонию, это лечение является бесполезным.
Недавно учёными из университета Квин Мэри (Лондон) было испытано устройство-имплантат, способное существенно снижать артериальное давление. Само устройство было разработано компанией ROX Medical в Калифорнии. Имплантат, размером с канцелярскую скрепку, вживляется в паховую область пациента. Устройство создаёт полость между артерией и веной в районе верхней части бедра, это уменьшает сопротивление при прохождении крови и снижает артериальное давление.
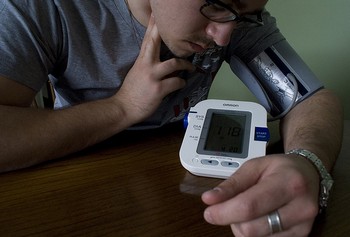 Имплантат был испытан на 42 пациентах, которые имели резистентную гипертонию. Результаты нормализации кровяного давления сравнивались с контрольной группой из 35 пациентов, которым было приписано стандартное лечение.
Имплантат был испытан на 42 пациентах, которые имели резистентную гипертонию. Результаты нормализации кровяного давления сравнивались с контрольной группой из 35 пациентов, которым было приписано стандартное лечение.
Как результат, через 6 месяцев после начала исследования обнаружили значительное снижение артериального давления у пациентов, которым был вживлён имплантат. Но всё же введение такого устройства имело и свой побочный эффект: у трети пациентов в месте введения имплантата появился отёк. И хотя эта проблема была решена, многие учёные считают, что необходимо провести дополнительные исследования долгосрочных последствий применения имплантата, чтобы узнать, как это устройство воздействует на организм в целом.
Источник: www.epochtimes.com.ua
Артериальная гипертония: мифы и факты
Артериальная гипертония, или попросту повышенное давление, — одно из самых распространенных заболеваний в мире. Со временем проблема обросла большим количеством мифов и легенд. Одно дело, когда это касается ситуаций, не наносящих серьезный урон небольшим искажением фактов. Другое дело, когда мифами, не имеющими под собой реальной почвы и мешающими лечению, обрастает заболевание, неправильное лечение которого может привести к смертельно опасным осложнениям — инфаркту и инсульту.
Что такое гипертония на самом деле?
Давайте разберемся, что на самом деле представляет собой артериальная гипертония, какие факторы влияют на ее развитие и какие современные подходы к терапии существуют, основываясь исключительно на рекомендациях, составленных с позиции доказательной медицины.
Артериальная гипертония (АГ) — не что иное, как повышение артериального давления. По сосудам кровь переносится от сердца ко всем другим частям тела. С каждым сокращением сердце закачивает кровь в сосуды. Кровяное давление создается силой закачиваемой сердцем крови, воздействующей на стенки артерий. Чем выше давление, тем тяжелее сердцу закачивать кровь.
Границы значений артериального давления (АД) используются всегда — как для упрощения диагностики, так и для принятия терапевтических решений. По действующим рекомендациям Европейского общества гипертонии (ESH), Европейского общества кардиологов (ESC), Российского медицинского общества по артериальной гипертонии1 кровяное давление считается повышенным или высоким, если уровень систолического равен или превышает 140 мм рт.ст. и/или уровень диастолического равен или превышает 90 мм рт.ст. Систолическое отражает давление в сосудах в момент сокращения сердца, диастолическое — в момент его расслабления и пассивного наполнения сердца кровью.
Принято делить АГ по степени тяжести в зависимости от цифр кровяного давления, не важно — систолического и диастолического. Врачи ведут речь о 1 степени АГ при цифрах систолического давления, равного или выше 140—159 мм рт.ст. или 90—99 мм рт.ст. диастолического. При 2 степени АГ цифры давления находятся в пределах 160—179 мм рт.ст. и/или 100—109 (систолическое и диастолическое соответственно). О тяжелом течении АГ врачи говорят в случае повышения цифр систолического и диастолического давления свыше 180 или 110 мм рт.ст.
Кроме того, специалисты могут сказать, что у пациента артериальная гипертония в случае изолированного повышения давления или в момент систолы (сокращения сердца) свыше 140 мм рт.ст. или в момент диастолы (расслабления) свыше 90 мм рт.ст. Данная классификация действует только для лиц молодого, среднего и пожилого возраста, но не распространяется на детей и подростков.
Почему АГ опасна?
Опасно как постоянное повышение артериального давления, так и периодическое. Во-первых, чем выше кровяное давление, тем выше риск повреждения сердца или кровеносных сосудов в основных органах, таких как мозг или почки.
Неконтролируемая гипертония в ответ на избыточную нагрузку может привести к развитию гипертрофии миокарда левого желудочка и увеличению толщины его стенки, что в конечном итоге ухудшает функцию сердца. При отсутствии адекватной терапии это может приводить к развитию сердечной недостаточности. Неконтролируемое давление в кровеносных сосудах может привести к кровоизлиянию в мозг и развитию инсульта, инфаркту, а также к почечной недостаточности, слепоте и когнитивным нарушениям.
Итак, какие опасные мифы бытуют об артериальной гипертонии?
Миф 1: Я не чувствую колебаний давления — значит, у меня все в порядке.
Это субъективное ощущение, и оно крайне обманчиво. Даже если человек не чувствует повышенное давление, это не означает, что оно не оказывает отрицательного воздействия на сердце и почки, которые работают в усиленном режиме.
Поэтому при достижении определенного возраста нужно периодически измерять АД. Для сильной половины человечества это 25—30 лет. Увы, мужчина становится уязвимым в «самом расцвете сил». Что же касается женщин, то давление «держат в узде» эстрогены вплоть до климактерического периода. Однако после 50—60 лет женщины теряют свою «природную неприкосновенность» и могут довольно быстро пополнить ряды больных сердечно-сосудистой патологией.
Миф 2: Это мое «рабочее давление»! Лечиться не надо.
Действительно, существует такое понятие, как «рабочее давление». Это то давление, при котором человек себя чувствует хорошо. Однако далеко не всегда его значения совпадают с нормальным.
При превышении нормальных значений АД существенно возрастает нагрузка на стенки сосудов, на сердце, почки и другие органы. Ведь хорошо известно, что каждые 10 мм рт.ст. выше нормы увеличивают риск осложнений на целых 30%. Высокое давление не всегда может вызвать существенный дискомфорт, но необходимо предпринять срочные меры по его снижению.
Миф 3: Проблемы с давлением — это наследственное, мне этого не избежать.
Это утверждение верно, но лишь отчасти. Наследуется не гипертония, а предрасположенность к ней. Болезни, дебют которых зависит от многих факторов, важнейшим из которых является наследственная предрасположенность, называются мультифакториальными. Риск их развития прямо пропорционален количеству больных родственников. Известно, что в случае, если гипертонией страдали оба родителя, риск развития заболевания у ребенка составляет около 57%, если только мать — 30%, только отец — 13%.
Однако в данном случае гены означают многое, но далеко не все. Имея отягощенную наследственность, человек всегда остается «кузнецом своего здоровья». Если свести на нет факторы риска, это поможет снизить вероятность ее развития. Каковы же эти факторы? Прежде всего: курение, употребление алкоголя, избыточная масса тела, гиподинамия, неправильное питание (в т.ч. злоупотребление поваренной солью), стрессы. На дебют АГ сильное влияние может оказывать абдоминальное ожирение, при котором накопление жира происходит локально — в области живота и талии. Об абдоминальном ожирении говорят при окружности талии у мужчины более 102 см, у женщины — более 88 см.
Миф 4: Совет подруги или родственника лучше похода к врачу.
Конечно, в этом случае можно побеседовать безо всякой суеты, узнать последние новости и в том числе пару рецептов от гипертонии, один из которых вам подойдет. Но какова вероятность такого совпадения?
Существует несколько групп гипотензивных препаратов. Каждая из них имеет свои показания и противопоказания к применению. Даже внутри одной группы препараты сильно разнятся по своим свойствам и подбираются индивидуально, в зависимости от динамики колебания давления, сопутствующих заболеваний и общего состояния человека. Поэтому необходимо сходить на консультацию к врачу, который поможет подобрать медикаментозную терапию и даст рекомендации по изменению образа жизни.
Миф 5: Нужно почаще менять препараты, чтобы к ним не развивалось привыкание.
В корне неверное утверждение. Современные гипотензивные ЛП рассчитаны на пожизненный прием, привыкания к ним не происходит.
Как раз наоборот, терапию начинают с одного или двух препаратов, при необходимости добавляют еще один. Дозировки подбираются индивидуально, начиная с минимальных, с постепенным нарастанием до достижения должного эффекта. Как правило, подбор подходящих препаратов — дело непростое, требующее длительного срока и терпения. Если схема, подобранная совместно с доктором, позволяет стабильно поддерживать артериальное давление на нужном уровне и не вызывает побочных явлений, то придерживаться ее нужно постоянно. Организм и лекарство со временем как бы «притираются» друг к другу и начинают слаженно работать. Поэтому менять препарат без показаний нежелательно.
Миф 6: Я пью таблетки, только когда давление подскакивает. Если все нормально, зачем травиться химией?
Это самое распространенное заблуждение, развеять которое зачастую бывает очень сложно. Представьте, что будет, если принимать оральные контрацептивы не каждый день, а только тогда, когда тест показывал бы две полоски? Или человек с переломом бедра пользовался бы костылем только по понедельникам. Артериальная гипертония — болезнь хроническая, без лечения будет неуклонно прогрессировать и рано или поздно может привести к фатальным последствиям.
Но, к счастью, не все так мрачно. В многочисленных рандомизированных исследованиях доказано, что гипертоническую болезнь можно контролировать, если вести здоровый образ жизни и принимать в постоянном режиме подобранные гипотензивные препараты, независимо от фазы цикла, дня недели, погоды или настроения.
Как лечить правильно?
Рецептура современных лекарств такова, что обычно бывает достаточным принимать препарат один раз в день. Для человека, страдающего АГ, важно не только, как высоко поднимаются цифры давления, и не то, как быстро и насколько мягко оно снижается, а как долго сохраняется эффект.
В настоящий момент существует более шести групп препаратов для лечения АГ. Из них ингибиторы ангиотензин-превращающего фермента (иАПФ) являются средствами первого ряда для длительного лечения больных с АГ. Это объясняется результатами многочисленных международных клинических исследований, в ходе которых иАПФ показали снижение смертности от сердечно-сосудистых заболеваний и органопротективное действие в популяции больных АГ.2—5
Несмотря на общий механизм действия, иАПФ различаются по химической структуре, активности и фармакокинетическому профилю.
Лизиноприл является хорошо изученным иАПФ, польза которого при назначении у пациентов с АГ является доказанной2—5. Лизиноприл является «золотым стандартом» лечения АГ, входит в стандарты лечения артериальной гипертонии Минздрава России.6
Лизиноприл оказывает пролонгированный антигипертензивный эффект. Начало антигипертензивного эффекта — через 1—3 часа после приема внутрь, пик действия — через 6 часов, продолжительность действия — 24 часа со стабильным действием через 2—4 недели лечения. Антигипертензивный эффект длится более суток. В случае резкого прекращения терапии лизиноприлом не происходит внезапного повышения АД, а также значительного превышения значений артериального давления до начала лечения2.
Источник: pharmvestnik.ru
Высокие технологии в лечении артериальной гипертонии

Высокие технологии в лечении артериальной гипертонии
Сегодня артериальная гипертония (АГ) является главной проблемой здоровья населения. Благодаря широкой распространенности и тяжелым осложнениям: инфаркт миокарда и инсульт мозга артериальная гипертония является ведущей причиной инвалидизации и смертности взрослого населения и значительного экономического ущерба в виде прямых (расходы на лечение/социальную помощь) и непрямых (снижение производительности труда из-за частых случаев временной/ стойкой нетрудоспособности) затрат. Успешное лечение и профилактика АГ – наиболее эффективный способ снижения смертности населения и повышения производительности труда. Объективные подтверждения такой высокой социальной значимости АГ были получены в США. По данным национального института здравоохранения США в результате проведения активной программы борьбы с артериальной гипертонией с 1972 по 1994 гг.(NHANES II – NHANES III) распространенность артериальной гипертонии уменьшилась с 36,3% до 20,4%, а средний уровень давления в популяции – на 10/5 мм рт. ст., что привело к снижению смертности от инсульта мозга на 60% и от инфаркта миокарда на 53%[1].
Благодаря такой высокой социальной значимости артериальная гипертония занимает первое место по объему затрачиваемых сил и средств на разработку методов ее лечения и профилактики. Результатом этих затрат стала разработка и испытание многочисленных фармацевтических средств для снижения артериального давления – гипотензивных препаратов. Несмотря на различия в механизме действия, химической структуре и физическим свойствам результат их применения по данным больших контролируемых клинических исследований примерно одинаков – снижение артериального давления на 10/5 мм рт. ст. [2], т. е. относительно небольшой. Соответственно, с помощью одного гипотензивного препарата эффективное снижение артериального давления(т. е. до целевого уровня 140/90 мм рт. ст.) возможно только при мягкой АГ в пределах 150/95 мм рт. ст. При более высоких значениях необходимо принимать уже несколько гипотензивных препаратов. По данным крупнейшего клинического исследования ALLHAT с участием более 33000 пациентов с АГ только у 49% был достигнут контроль артериального давления с помощью 1-2 препаратов. Это означает, что более 50% пациентов для достижения целевого уровня требовался постоянный прием комбинации 32-х и более гипотензивных препаратов, а у значительной части до 30% снижение артериального давления не удается достигнуть даже при строго контролируемом приеме 3-х и более препаратов[3]. Такая форма заболевания называется резистентной гипертонией, т. е. не поддающейся лечению. Данной группе пациентов современная медицина не может предложить ничего другого кроме приема большого количества лекарств без существенного эффекта, но с частыми побочными реакциями.
Гипотензивные препараты не обладают избирательным действием на сердце и сосуды, но влияют на все органы и системы без исключения, что является причиной частых и многочисленных побочных эффектов медикаментозной терапии, многие из которых неблагоприятны. В целом лечение артериальной гипертонии с помощью гипотензивных препаратов можно охарактеризовать следующим образом. Медикаментозное лечение артериальной гипертонии не способно вылечить данное заболевание, не может вызвать стойкого перерыва(ремиссии) в его течении, а лишь позволяет уменьшить его проявления(симптомы) и замедлить развитие осложнений, т. е по сути является симптоматической терапией. Заболеваемость и смертность среди пациентов регулярно принимающих гипотензивные препараты остается значительно выше, чем у лиц с нормальным уровнем артериального давления. Поскольку медикаментозная терапия не вылечивает артериальную гипертонию, то должна проводиться пожизненно. При этом многолетний прием препаратов с побочными эффектами способен привести к серьезным повреждениям других органов и систем.
В настоящее время в условиях широкого применения медикаментозной терапии распространенность артериальной гипертонии не только не снижается, но, наоборот, растет, приводя к соответствующему увеличению частоты инвалидизации и смертности населения[6]. Другими словами, если на индивидуальном уровне медикаментозная терапия артериальной гипертонии обладает хотя бы частичным положительным действием, то на популяционном уровне она явно не эффективна.
Низкую эффективность существующего лечения АГ является следствием того, что, несмотря на стремительное внедрение современных достижений науки техники в самых различных областях медицины подходы к лечению артериальной гипертонии принципиально не менялись в течение последних 50-ти лет.
Однако, менее года назад международной группой исследователей было предложено принципиально новое направление в лечении АГ – малоинвазивные(малотравматичные) эндоваскулярные методы избирательного воздействия на механизмы регуляции давления в системе кровообращения. В рамках данного направления был испытан метод эндоваскулярной радиочастотной модификации симпатических сплетений в стенке почечных артерий. Принципиально данная технология представляет собой воздействие переменным током с частотой 400-500 Гц на симпатические нервные волокна, располагающиеся в стенке почечной артерии, по которым у пациентов с АГ осуществляется избыточная стимуляция почек, приводящая к задержке воды в организме, увеличению объема внутрисосудистой жидкости и повышению артериального давления. В результате целенаправленного воздействия, производимого через эндоваскулярный катетер, введенный в почечную артерию, проведение нервных импульсов подавляется, что приводит к устранению избыточной стимуляции почек со стороны нервной системы – основного механизма поддержания высокого артериального давления. Из организма выводится избыток воды, уменьшается объем внутрисосудистой жидкости, а вслед за ним и давление.
Клинические испытания данного метода были выполнены в группе пациентов с резистентной артериальной гипертонией (средний уровень 170/100 мм рт. ст. на фоне приема в среднем 4,5 препаратов в полной дозе). Согласно результатам проведенных испытаний эффект данного воздействия – стойкий и нарастает во времени, достигая к концу года абсолютного снижения артериального давления в среднем на -25/-15 мм рт. ст., что до этого времени являлось абсолютно невозможным в данной группе пациентов с резистентной(неподдающейся лечению) гипертонией. При этом сама процедура была безопасна и не приводила к нарушению функции почек или стойким повреждениям сосудов. Примерно в 3-4% случаев наблюдались местные осложнения, связанные с пункцией артерии и внутриартериальным введением электродов, которые были легко устранимы[4].
Учитывая средний эффект одного гипотензивного препарата в виде снижения артериального давления на -10/-5 мм рт. ст., вышеуказанный результат эндоваскулярного вмешательства эквивалентен постоянному приму более 3-х гипотензивных препаратов при отсутствии побочных эффектов и существенных материальных затрат, связанных с постоянным медикаментозным лечением. При этом, данный выраженный и стойкий гипотензивный эффект был достигнут менее, чем 1 час, и у тех, у кого артериальная гипертония вообще не поддавалась лечению.
Такая фантастическая эффективность и относительная безопасность инновационного метода вмешательства открывает совершенно новые перспективы в лечении артериальной гипертонии и зависящих от нее сердечно-сосудистых осложнений. Фактически данная технология может быть использована практически во всех случаях артериальной гипертонии за исключением случаев симптоматической артериальной гипертонии и мягкого повышения артериального давления как замена постоянному приему комбинации гипотензивных препаратов, неизбежно связанному риском побочных эффектов.
Таким образом, у пожизненного приема синтетических химических соединений как единственного метода лечения артериальной гипертонии может появиться и фактически уже появилась реальная альтернатива в виде технологии эндоваскулярной радиочастотной модификации симпатических сплетений почечных артерий с потенциальной возможностью полного излечения или существенного снижения тяжести заболевания за 1 час.
Очевидная перспектива широкого внедрения данного подхода – потенциальная возможность значительного прогресса в снижении распространенности артериальной гипертонии и ее осложнений, а, следовательно, инвалидизации и смертности взрослого населения.
НИИ Кардиологии СО РАМН в г. Томске, обладая всеми необходимыми ресурсами для внедрения высоких медицинских технологий, одним из первых в стране и в мире приступил к реализации данной технологии лечения артериальной гипертонии. При этом была разработана собственная модификация метода с использованием управляемого катетера и оригинального генератора тока компании «Электропульс».
Первый опыт выполнения эндоваскулярной радиочастотной модификации почечных артерий продемонстрировал безопасность и хорошую переносимость данного вмешательства с хорошим эффектом уже через неделю после лечения. Тщательная оценка состояния кровотока по почечным артериям и функции почек не выявила никаких неблагоприятных изменений.
Ниже приведены данные суточного мониторирования артериального давления до и после одностороннего вмешательства. Выявлен значительное снижение артериального давления на всем протяжении суток, также заметно отсутствие после вмешательства резкого утреннего подъема артериального давления, который является дополнительным фактором риска мозговых инсультов независимо от среднего уровня артериального давления.
Источник: pandia.ru
